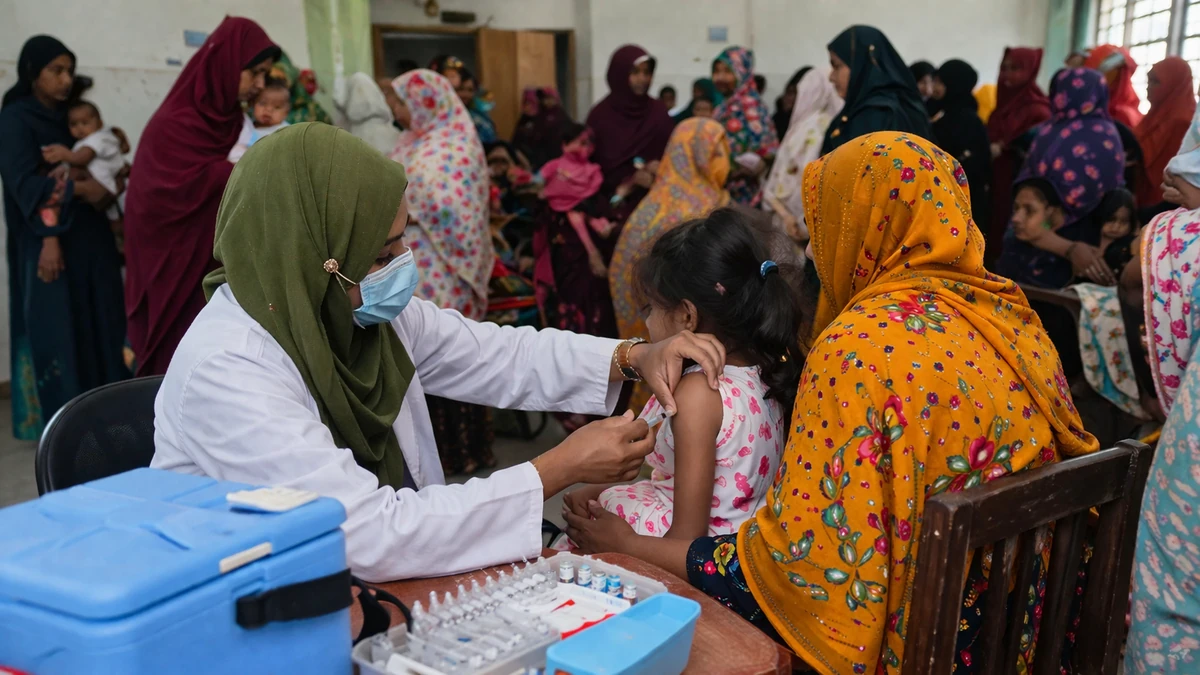
Un brote prevenible que vuelve a sacudir la agenda internacional
Bangladés enfrenta un brote de sarampión que, según estimaciones difundidas este 6 de abril de 2026, habría causado ya más de un centenar de muertes y obligado a las autoridades a poner en marcha una campaña de vacunación de emergencia. La noticia, que en apariencia podría leerse como un episodio sanitario localizado en el sur de Asia, en realidad tiene un alcance mucho mayor: recuerda hasta qué punto una enfermedad prevenible con vacunas puede reaparecer con fuerza cuando se acumulan brechas de cobertura, fragilidad social y sistemas de salud sometidos a tensión durante años.
Para los lectores de América Latina y España, el sarampión evoca una paradoja conocida. Se trata de una enfermedad que muchos dan por controlada gracias a décadas de inmunización infantil, pero que cada cierto tiempo vuelve a colarse en la conversación pública cuando falla la prevención. En varios países latinoamericanos ya se vivieron alertas similares en años recientes, con rebrotes asociados a caídas en las coberturas, movimientos migratorios, desigualdad territorial o interrupciones de los servicios de salud. Por eso, lo que ocurre hoy en Bangladés no debe verse como una anomalía lejana, sino como una advertencia sobre un riesgo que ningún país puede dar por resuelto de manera definitiva.
La información conocida hasta ahora apunta a tres hechos centrales. El primero es la existencia de una propagación activa del sarampión en territorio bangladesí. El segundo, la gravedad del impacto humano: se estima que las víctimas mortales superan las cien, aunque el uso del término “estimadas” sugiere que no todos los casos han sido confirmados de inmediato en registros oficiales. El tercero, la respuesta de emergencia: las autoridades han concluido que la vacunación regular no bastaba para contener la expansión y han optado por una intervención rápida, más amplia y focalizada en las áreas o grupos de mayor vulnerabilidad.
En salud pública, cuando se llega al punto de desplegar vacunación de emergencia, el mensaje es claro: ya no se trata de impedir un caso aislado, sino de cortar una cadena de transmisión comunitaria que amenaza con crecer. Y en un país de alta densidad poblacional, con intensos desplazamientos internos y transfronterizos, ese reloj corre más deprisa.
Qué hace tan peligroso al sarampión y por qué sigue matando
En buena parte del imaginario colectivo, el sarampión suele confundirse con una enfermedad infantil “de antes”, molesta pero manejable. Esa percepción puede ser engañosa. El sarampión es uno de los virus más contagiosos que existen. Se transmite por el aire y puede propagarse con enorme rapidez, sobre todo en entornos densamente poblados y con bajas coberturas de vacunación. Un solo caso puede desencadenar múltiples contagios cuando la inmunidad colectiva no alcanza el umbral necesario para frenar la circulación del virus.
Además, no se trata únicamente de fiebre y erupción cutánea. Las complicaciones pueden ser graves: neumonía, diarrea severa, deshidratación, encefalitis e incluso un deterioro profundo del estado nutricional, especialmente en niños pequeños. En contextos donde el acceso a atención médica oportuna es limitado, el riesgo aumenta de manera considerable. Lo que en países con sistemas hospitalarios robustos puede controlarse con seguimiento cercano, en zonas vulnerables puede convertirse rápidamente en una causa de muerte.
Este punto es crucial para entender la dimensión del brote en Bangladés. El número de fallecimientos no sólo habla de cuántas personas se contagiaron, sino también del entorno en el que esos contagios ocurrieron. El sarampión castiga con más dureza allí donde coinciden malnutrición, acceso irregular a servicios básicos, retrasos diagnósticos, escasez de personal sanitario y dificultades para llegar a hospitales o centros de atención primaria. En otras palabras, el virus viaja sobre una infraestructura social desigual.
Los organismos internacionales insisten desde hace años en que el sarampión funciona como un “termómetro” de la salud pública. Cuando reaparece con fuerza, suele revelar fallas más profundas: niños sin esquemas completos, comunidades que quedaron fuera del radar sanitario, calendarios de vacunación interrumpidos y sistemas de vigilancia epidemiológica incapaces de detectar a tiempo las primeras señales. Es una enfermedad prevenible, sí, pero precisamente por eso su expansión masiva resulta tan alarmante: significa que algo esencial dejó de funcionar.
Para quienes crecieron en países donde la cartilla de vacunación forma parte casi ritual de la infancia —como ocurre en buena parte de América Latina, donde la visita al centro de salud o las campañas escolares marcaron generaciones—, esta noticia debería leerse como un recordatorio de que la inmunización no es un logro irreversible. Requiere continuidad, recursos y confianza pública.
Por qué Bangladés se ha convertido en un foco de preocupación sanitaria
Bangladés reúne varios factores estructurales que complican la contención de un brote de este tipo. El primero es su altísima densidad poblacional. En ciudades, periferias urbanas y asentamientos precarios, la cercanía física entre hogares, escuelas, mercados y medios de transporte favorece la circulación acelerada del virus. En un contexto así, el aislamiento de casos y la interrupción de cadenas de contagio son mucho más difíciles de conseguir que en territorios menos congestionados.
El segundo factor es la desigualdad en el acceso a la salud. Aunque un país pueda exhibir una cobertura nacional aceptable sobre el papel, la realidad cotidiana suele ser más fragmentada. Hay distritos rurales con menos capacidad de seguimiento, barrios marginales donde las familias cambian con frecuencia de residencia, comunidades expuestas a inundaciones recurrentes y poblaciones en situación de movilidad constante. En esos puntos ciegos del sistema, completar el esquema de vacunación —incluida la segunda dosis, clave para una protección más robusta— no siempre resulta sencillo.
El tercer elemento es la presión demográfica y humanitaria de la región. El sur de Asia mantiene flujos permanentes de trabajadores, familias transfronterizas y poblaciones vulnerables que se desplazan por razones económicas, climáticas o de seguridad. En ese escenario, seguir el historial de vacunación individual se vuelve más complejo. Si grupos con baja inmunización se concentran en determinadas áreas o se movilizan entre territorios, la contención deja de ser una cuestión puramente nacional y pasa a requerir coordinación regional.
También pesan los factores climáticos. Bangladés es uno de los países más expuestos a inundaciones, tormentas y otros desastres naturales. Cada episodio de esta naturaleza altera cadenas de suministro, dificulta el transporte de vacunas, complica la conservación de dosis en frío y obliga a familias enteras a reubicarse temporalmente en refugios o espacios colectivos. Allí donde la prioridad inmediata es sobrevivir a la emergencia, las rutinas de prevención sanitaria suelen resentirse. El resultado es un terreno favorable para que infecciones altamente contagiosas encuentren nuevas oportunidades.
Reducir el problema a una fórmula simplista —“faltaron vacunas y por eso hay brote”— sería insuficiente. Lo que revela la situación en Bangladés es una combinación de factores: desigualdad territorial, fragilidad logística, presión demográfica, impacto de desastres y acumulación de brechas sanitarias. Es, en buena medida, el retrato de cómo la salud pública depende de condiciones sociales mucho más amplias.
La huella de la pandemia: cuando el atraso en vacunación explota años después
Uno de los telones de fondo más importantes para entender este episodio es la larga sombra dejada por la pandemia de covid-19. Durante esos años, en numerosos países de ingresos bajos y medios se interrumpieron consultas pediátricas, campañas de inmunización y controles comunitarios. Los sistemas sanitarios se volcaron a contener la emergencia inmediata, mientras miles de familias posponían visitas médicas por miedo al contagio, falta de transporte o deterioro económico.
Ese tipo de interrupciones no siempre produce efectos instantáneos. En enfermedades como el sarampión, el problema se acumula de forma silenciosa. Los niños que no recibieron una dosis en el momento previsto pasan a integrar una cohorte susceptible; si al año siguiente otra franja de población también queda rezagada, la bolsa de personas vulnerables crece. El brote no aparece necesariamente al día siguiente, sino cuando el volumen de población sin inmunidad alcanza una masa crítica suficiente para sostener la transmisión.
América Latina conoce bien ese riesgo. Tras la pandemia, varios países tuvieron que desplegar campañas de recuperación de esquemas, volver a tocar puerta por puerta y reforzar mensajes públicos para recordar que las vacunas de calendario no podían quedar relegadas. En algunos lugares, la caída de cobertura fue especialmente visible en sectores rurales, comunidades indígenas, periferias urbanas o zonas con menor presencia estatal. El caso de Bangladés encaja en esa lógica global: el virus aprovecha los vacíos que se forman cuando la prevención pierde continuidad.
Por eso, la vacunación de emergencia que hoy se impulsa en ese país no debe interpretarse como un acto aislado, sino como una medida de contención frente a un problema incubado durante más tiempo. Es la reacción visible a una falla previa, probablemente acumulada, en la red de inmunización y vigilancia. Y de nuevo aparece una lección universal: en salud pública, los recortes, las interrupciones o los retrasos rara vez desaparecen sin costo; muchas veces regresan convertidos en crisis.
En términos políticos y presupuestarios, este punto también es relevante. Los gobiernos suelen cosechar pocos réditos inmediatos por financiar programas preventivos que “evitan lo que no se ve”. Pero cuando esas inversiones faltan, el costo humano y económico posterior se multiplica. El sarampión es uno de los ejemplos más claros de esa ecuación.
Vacunación de emergencia: indispensable, pero no suficiente
La decisión de lanzar una campaña de vacunación urgente es, sin duda, la herramienta más directa para intentar frenar la propagación. Sin embargo, ninguna operación de este tipo funciona por arte de magia. Para ser eficaz, debe ir acompañada de vigilancia epidemiológica intensiva, identificación rápida de focos, búsqueda activa de casos, fortalecimiento de laboratorios, tratamiento oportuno de complicaciones y estrategias de comunicación pública que lleguen realmente a las comunidades afectadas.
En el terreno, los desafíos son considerables. No basta con disponer de dosis. Hay que hacerlas llegar a zonas remotas o saturadas, sostener la cadena de frío, movilizar personal capacitado, organizar puntos de vacunación seguros y convencer a las familias de acudir. En muchos lugares, el principal obstáculo no es el rechazo ideológico a las vacunas, sino una mezcla de barreras más concretas: falta de información clara, imposibilidad de dejar el trabajo, costos de transporte, distancia al centro de salud o simple desconocimiento sobre quiénes deben recibir refuerzo.
La experiencia internacional muestra que los mejores resultados se consiguen cuando las campañas no se limitan a un enfoque burocrático, sino que se apoyan en líderes comunitarios, escuelas, redes locales de atención y mensajes adaptados a cada contexto. En el mundo hispanohablante esto no resulta extraño: desde jornadas de vacunación masiva hasta operativos en barrios populares, la historia sanitaria regional ha demostrado que la confianza se construye cara a cara. Esa misma lógica es la que probablemente determinará el éxito o fracaso de la respuesta en Bangladés.
Otro aspecto central es la atención de los pacientes ya enfermos. El sarampión no se controla sólo pinchando brazos; también hay que evitar muertes prevenibles entre quienes ya desarrollaron cuadros severos. Eso implica reforzar camas, hidratación, tratamiento de infecciones secundarias, apoyo nutricional y derivaciones rápidas para casos complicados. Cuando el sistema sanitario llega tarde o sin recursos, la letalidad puede dispararse incluso aunque el virus en sí sea conocido desde hace décadas.
La pregunta que se hacen los observadores internacionales es evidente: ¿alcanzará la vacunación de emergencia para cortar el brote? La respuesta dependerá de su alcance real, de la velocidad con que se implemente y de la capacidad de sostener luego una reconstrucción más profunda del calendario regular. Porque si la campaña sólo apaga el incendio inmediato sin reparar las grietas estructurales, el riesgo de nuevos brotes persistirá.
Una señal para el resto del mundo: fronteras, viajes y seguridad sanitaria
La expansión del sarampión en Bangladés trasciende el interés local por una razón simple: en un planeta donde los desplazamientos internacionales se han normalizado de nuevo, ninguna alerta infecciosa permanece enteramente contenida dentro de una frontera. Lo aprendimos de forma brutal con la covid-19, pero aplica también a enfermedades conocidas desde hace mucho tiempo. El sarampión viaja con las personas y puede encontrar nichos de susceptibilidad allí donde los sistemas de vacunación muestran fisuras.
Para Asia, el brote reabre interrogantes sobre la coordinación sanitaria regional. Para Europa y América Latina, plantea una pregunta igual de incómoda: ¿están realmente blindadas sus coberturas vacunales? En países con alta movilidad turística, laboral o migratoria, el riesgo no depende únicamente del caso importado, sino de la capacidad local para impedir que ese caso encienda un foco secundario. Si las coberturas son homogéneas y altas, la amenaza disminuye. Si existen bolsas de población no vacunada, el escenario cambia.
España ha vivido en distintos momentos la necesidad de vigilar casos importados y reforzar la inmunización en población infantil y en adultos con esquemas incompletos. América Latina también ha tenido que encender alarmas cuando reaparecieron contagios en contextos de movilidad regional. La enseñanza es clara: una enfermedad prevenible no desaparece por decreto ni por memoria histórica; se mantiene a raya con vigilancia constante.
En ese sentido, la situación en Bangladés funciona como un espejo incómodo para el sistema internacional de salud. Muestra los límites de una arquitectura global que a menudo reacciona con fuerza cuando la emergencia ya explotó, pero no siempre sostiene con igual convicción la financiación de la atención primaria, la vigilancia local y las campañas regulares de vacunación. El resultado es un ciclo repetido: se recortan esfuerzos preventivos, aparece el brote, se movilizan recursos de urgencia y luego vuelve el olvido hasta la siguiente crisis.
La dimensión humana tampoco debe perderse entre cifras y análisis. Detrás de esas más de 100 muertes estimadas hay, sobre todo, niños y familias atrapados en una cadena de vulnerabilidades. Desde esta orilla del mundo, la noticia interpela no sólo por solidaridad, sino por interés propio. En materia de enfermedades transmisibles, la salud global no es una consigna abstracta: es una red de interdependencias muy concreta.
La lección de fondo: el sarampión no regresa, nunca se fue del todo
La idea de que ciertas enfermedades pertenecen al pasado suele ser tentadora, especialmente en sociedades que han crecido bajo calendarios de vacunación consolidados. Pero la realidad es menos lineal. El sarampión no ha desaparecido del mapa mundial; simplemente retrocede cuando la inmunidad colectiva se mantiene alta y reaparece cuando esa defensa se resquebraja. Lo que hoy ocurre en Bangladés confirma esa verdad elemental de la epidemiología.
La lección de fondo va más allá de un país y de una coyuntura puntual. Habla de la importancia de sostener políticas públicas que rara vez ocupan portadas cuando funcionan bien: enfermeras comunitarias, registros confiables, escuelas que revisan esquemas de vacunación, campañas territoriales, cadenas logísticas discretas pero eficientes, presupuestos continuos para atención primaria y comunicación sanitaria clara. Todo eso, que muchas veces parece rutinario, es precisamente lo que evita tragedias.
Para el mundo hispanohablante, acostumbrado a convivir con desafíos sanitarios diversos —desde dengue hasta influenza, pasando por brotes localizados de enfermedades inmunoprevenibles—, la crisis en Bangladés deja una enseñanza nítida. La prevención no puede depender de la memoria de las epidemias ni del miedo momentáneo. Debe ser una práctica sostenida, visible y políticamente defendida incluso cuando no hay emergencia aparente.
Si algo vuelve especialmente inquietante este episodio es que no estamos ante un virus nuevo ni ante una amenaza desconocida. Estamos frente a una enfermedad para la que existe una herramienta eficaz desde hace décadas. Que aun así cause más de cien muertes estimadas obliga a hacer una lectura incómoda pero necesaria: el problema no es sólo biológico, sino profundamente social, logístico y político.
Bangladés libra hoy una batalla urgente para frenar el brote. El resto del mundo haría bien en observarla con atención, no desde la distancia condescendiente que reserva las crisis a los países ajenos, sino con la conciencia de que el sarampión sigue esperando exactamente lo mismo en cualquier lugar: una grieta por donde volver a entrar.



0 Comentarios